2 |DISTRIBUTION SPATIALE DE L’OFFRE DE SOINS ET ACCESSIBILITÉ À NIANGOLOKO/ BANFORA (BURKINA-FASO)
SPATIAL DISTRIBUTION OF CARE OFFER AND ACCESSIBILITY IN NIANGOLOKO/ BANFORA (BURKINA-FASO)
Mots-clés:
Résumé
Les politiques sanitaires mises en œuvre dans les pays du Sud peinent à répondre efficacement aux besoins sanitaires de la population. A un niveau déconcentré, comme celui de la collectivité territoriale de Niangoloko, la situation est peu reluisante avec d’importantes inégalités en matière d’offre et d’accessibilité aux soins. La présente recherche analyse la distribution spatiale des formations sanitaires et leurs accessibilités par la population à Niangoloko. Pour aboutir à des résultats, une approche méthodologique comprenant la collecte, l’analyse et le traitement des données a été adoptée. Les travaux de terrain, déroulés entre novembre 2019 et octobre 2020 ont permis d’interroger 203 personnes et d’analyser les rapports d’activités des formations sanitaires de la commune. Les résultats obtenus révèlent que le paludisme et les pneumonies qui représentent respectivement 47,65 % et 22,91% du nombre de consultations constituent les principales pathologies. En sus, l’absence de centre de santé de second échelon pousse une partie de la population à parcourir plus de 40 km pour bénéficier de soins spécialisés. Enfin, 58 % des enquêtés à Niangoloko n’ont pas accès aux soins de santé à cause du déficit de moyen financier. Il s’avère donc nécessaire de développer des stratégies pour une meilleure planification du système sanitaire dans cette partie du Burkina-Faso.
Introduction
La santé, du fait qu’elle participe au bien être des individus constitue un levier indéniable pour améliorer le développement économique et social d’une communauté ou d’une nation (OMS et Banque mondiale, 2018, p.8). C’est ainsi, que les acteurs politiques et les institutions internationales n’hésitent pas à mettre en place des politiques publiques afin d’assurer à l’ensemble des citoyens une bonne couverture sanitaire (Scartezzini K., 2018, p. 27 ; Doumbouya M.L., 2008).
Au Burkina Faso, après plus de 60 ans d’indépendance politique, on constate que plusieurs orientations, programmes et politiques ont été adoptés pour répondre aux besoins dans le domaine de la santé. Ces actions qui prennent appui sur les recommandations de Alma Ata (1978) et de l’Initiative de Bamako (1987) ont été développées pour assurer une bonne couverture sanitaire à la population et accroitre la performance du système de santé (Meunier A. et al., 2015, p. 2 ; Soma H.R.B., 2020, p. 6). Ainsi, on retient :
-
L’adoption et la mise en œuvre du plan national de développement sanitaire (PNDS 2001-2010) en 2000, qui a introduit non seulement l’obligation d’assistance des accouchements et des urgences obstétricales par un personnel qualifié, mais surtout la prise en charge de mesures ou d’initiatives pour lutter contre les épidémies dans le pays ;
-
Le 2eme plan national de développement sanitaire (PNDS 2011-2020) adopté en 2011 qui visait la poursuite des objectifs du premier plan et l’atteinte des Objectifs du millénaire pour le développement (OMD).
Grâce à la mise en œuvre de tous ces plans, le nombre d’infrastructures sanitaires publiques a connu une hausse passant de 1515 établissements sanitaires en 2010 à 2079 établissements sanitaires en 2019. L’amélioration est aussi perceptible au niveau des ratios pour le personnel de santé. Ainsi, entre 2010 et 2019, on a un passage de 1/ 22017 habitants à 1/ 10927 habitants pour les médecins et 1/5056 habitants à 1/ 4831 habitants pour les infirmiers diplômés d’état. Enfin, le rayon moyen d’action théorique (RMAT) a régressé de 7,3 km à 5,8 km toujours dans cette période (INSD 2020, p. 43-47).
Malgré le fait que les questions sanitaires soient prises en compte dans plusieurs documents de planification aussi bien à l’échelle mondiale que locale, il faut remarquer la persistance de l’inégale accès aux établissements sanitaires entre les différents pays (développés ou en développement) ou à l’intérieur d’un même pays. L’offre de soins et l’accessibilité aux services de santé demeurent une préoccupation primordiale pour les populations à faible revenus (Azonhe T. H., 2019, p. 324 ; Vigneron E. et Haas S., 2012, p.1) des centres faiblement urbanisés comme Niangoloko et qui sont parfois éloignés des chefs-lieux de régions administratives.
La présente recherche analyse la distribution spatiale de l’offre de soins et l’accessibilité aux formations sanitaires par la population de la commune urbaine. Elle se justifie par le fait que l’accès aux soins de la population constitue un enjeu incontournable des politiques de santé actuelles. En sus, elle trouve son importance dans le fait que les populations vulnérables, fréquemment touchées par les divers maux doivent être prises en compte pour l’atteinte des objectifs de développement durable.
Méthodologie
1. MATÉRIEL ET MÉTHODES
1.1 Présentation de la commune urbaine de Niangoloko
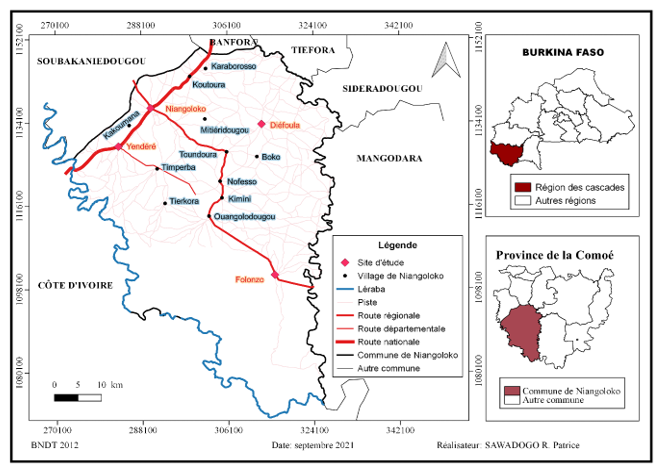
Niangoloko localisée entre 10° 16’53 ’’ Nord et 4°55’01’’ Ouest, est l’une des quarante-neuf (49) communes urbaines que compte le Burkina-Faso. Elle est située à l’extrême sud-ouest du pays, à environ 15 km de la frontière avec la république de la Côte d’Ivoire, à 45 km de Banfora (chef-lieu de la région administrative de la Cascades) et à 500 km de Ouagadougou (la capitale du pays). Administrativement, la commune relève de la province de la Comoé (carte 1). Sur le plan sanitaire, la commune appartient au district sanitaire de Banfora qui est l’un des trois districts (Banfora, Sindou et Mangodara) de la région des Cascades. En 2020, la commune disposait de 17 formations sanitaires, réparties en un centre médical, 11 centres de santé et de promotion sociale (CSPS), un centre de santé privé (Shalom) et 4 cabinets de soins (Bien-Etre, Saint Michel, Yahvé Shamma et Lymmania). L’ensemble de structures sanitaires prenait en charge une population estimée à 76 855 habitants en 2020 (RGPH, 2019).
Carte n°1 Localisation de la commune de Niangoloko et les sites d’étude
1.2. Données collectées
1.2.1. Les données démographiques
Les travaux de terrain ont concerné quatre localités de la commune urbaine de Niangoloko à savoir : la ville et les villages administratifs rattachés : Diéfoula, Folonzo et Yendéré. L’unité statistique retenue pour les enquêtes dans la cadre de la présente étude est l’individu. Le nombre de personne enquêté a été déterminé à partir de la formule probabiliste de Schwartz : Tme = [[ZB] 2 x P [1-P] /d2]
Dans cette formule, Tme représente la taille minimale de l’échantillon. ZB est l’intervalle de confiance. Celle-ci est fixée à 95 % dans le cadre de cette étude et correspond à une valeur type de 1,96. P est la proportion type, il est considéré comme commune le taux d’une population qui a une caractéristique spécifique parmi un ensemble de caractéristiques possibles. La proportion type étant inconnue, il est fixé à 50% dans cette étude.
L’application de la formule a permis d’avoir un échantillon de 150 personnes. Pour compenser la marche d’erreur 30 personnes supplémentaires ont été enquêtées. Au total, 180 personnes ont été enquêtées.
Au-delà des enquêtes, des entretiens ont été réalisés auprès des personnes ressources de la commune. En premier lieu, l’entretien a concerné le premier adjoint au maire de la commune. De cet entretien, les informations concernant le recrutement du personnel d’appui, l’équipement des formations sanitaires et la maintenance des ambulances ont été obtenues. En second lieu, un entretien avec le médecin chef de district sanitaire a permis de déterminer les formes et types d’appui offerts aux formations sanitaires. Enfin, en troisième lieu, un entretien a eu lieu avec les responsables des structures sanitaires et les gérants des officines pharmaceutiques. Ces différents entretiens ont permis d’obtenir des informations sur la qualité des soins offerte aux populations, la disponibilité des produits pharmaceutiques et l’état d’amortissement des bâtiments ou autres équipements mis à la disposition des agents de santé.
1.2.2. Données sur l’offre de soins
Les coordonnées géographiques des formations sanitaires de Niangoloko ont été obtenues à l’aide de l’application UTM GOE MAT 3.7.7 Installée dans un téléphone portable. Ces coordonnées, converties en fichier de forme « shape file » ont permis la réalisation, des cartes relatives à la répartition spatiale des infrastructures sanitaires avec le logiciel QGIS. En plus de cela, la géolocalisation des centres de santé a permis de déterminer la couverture spatiale et démographique des centres de santé à travers la méthode des zones tampons de 5 km autour de chaque formation sanitaire.
Quant aux données relatives au nombre du personnel soignant, des différentes activités des formations sanitaires, ainsi que les principales pathologies, elles ont été recueillies auprès des responsables des formations sanitaires et au niveau du district sanitaire de Banfora. L’analyse de ces données a permis de faire le point de composition du corps soignant ainsi que les différents types de soins proposés aux patients dans les formations sanitaires.
Résultats
2. RÉSULTATS
Les résultats de notre étude s’articuleront autour de la distribution spatiale des structures sanitaires et offres de soins à Niangoloko. Enfin, ils porteront sur la question de l’accessibilité aux centres de santé par les populations.
2.1. Distribution spatiale des structures sanitaires et offre de soins à Niangoloko
2.1.1 Distribution spatiale des structures sanitaires
Dans la commune de Niangoloko, il existe d’importantes inégalités dans la distribution des structures sanitaires notamment entre le milieu urbain et le milieu rural comme l’indique la carte n°2.
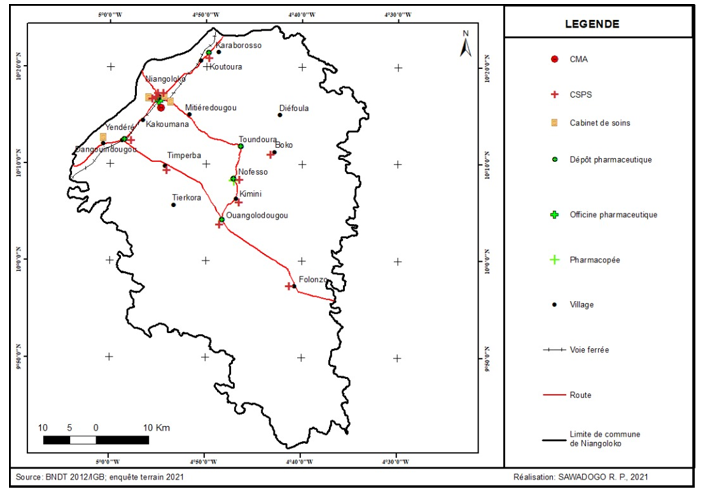
Carte n°2 : distribution spatiale des formations sanitaire de Niangoloko
La carte n°2, montre que les structures sanitaires sont plus concentrées dans la ville de Niangoloko que dans les villages rattachés. En effet, elle dispose à elle seule près de 47,06 % de l’ensemble des sutures sanitaires de la commune. Ces structures sanitaires sont essentiellement localisées aux secteurs n° 1, n°3 et n° 4 ayant chacun 2 infrastructures. Le centre médical de la commune quant à lui est localisé au secteur n°6. Enfin, on note la présence d’un CSPS au secteur n°5. Par contre les secteurs restants (n°2, n°7, n°8 et n°9) sont dépourvus de structures sanitaires.
Hormis la ville, les villages de Folonzo, Boko, Kimini, Ouangolodougou, Nofesso, Koutoura, Timperba, Yendéré disposent chacun d’un CSPS public et Dangouindougou dispose d’un cabinet de soins privé. A l’opposé, les villages de Tiékora, Diéfoula et Mitiérédougou ne disposent ni de CSPS, ni de cabinets de soins. Ainsi, la population de ces localités parcoure en moyenne plus de 7 km pour pouvoir avoir accès aux soins. Une telle situation favorise le recours à d’autres options ou moyens de soins. De plus, elle ne favorise pas la prise en charge rapide et le suivi fréquent des patients (85% des enquêtés)
2.1.2. Typologie de l’offre de soins exercés par les structures sanitaires
Les soins proposés par l’ensemble des structures sanitaires sont essentiellement du premier niveau. Ces soins sont regroupés en paquet minimum d’activités (PMA). Ce PMA est composé de soins promotionnels, préventifs, curatifs et des activités de soutiens. Les soins curatifs se traduisent par la prise en charge des nosologies courantes et aiguës. Ils se traduisent par l’administration des comprimés, le placement des perfusions et la petite chirurgie (suture, circoncision).
Pour ce qui concerne les soins préventifs, on retrouve essentiellement les vaccinations. Quant aux soins promotionnels, ils regroupent les activités de sensibilisation sur les questions d’hygiène, de nutrition, de planning familial. Un appui pour la promotion des méthodes contraceptives est assuré par l’ONG Marie Stopes international qui intervient dans la commune.
Au niveau des structures privées de soins, la préférence est donnée soins curatifs. Néanmoins, lorsque les agents de santé du public sont en arrêt de travail, celles-ci deviennent des centres de référence pour tout type de soins primaire.
2.1.3 Situation sanitaire de la commune urbaine de Niangoloko
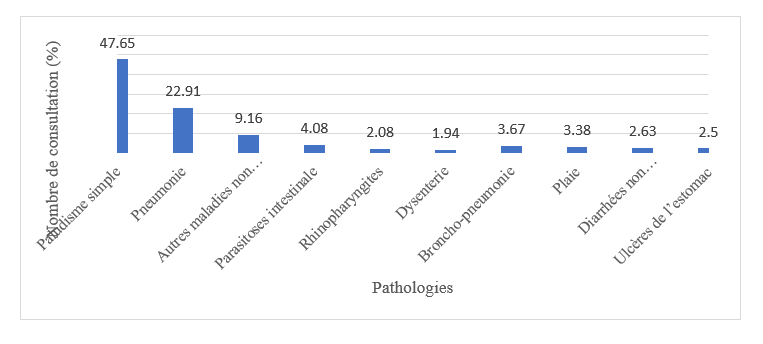
Le dépouillement réalisé entre novembre 2019 à octobre 2020 a concerné les rapports mensuels d’activités (RMA) du centre médical, des CSPS des secteurs n°1, n°3, n°5, ceux des villages de Folonzo, Yendéré et les cabinets de soins Bien-être et Shalom. Cela a permis de classer les pathologies en fonction du nombre de consultations. Ainsi, les dix principales pathologies recensées vont dans l’ordre croisant du paludisme aux ulcères de l’estomac comme l’indique le graphique n°1 ci-après.
Graphique n°1 répartition des dix principales pathologies selon le nombre de consultation
Source : Enquêtes de terrain, 2020
Il ressort du graphique n°1, que le paludisme avec 47,65 % du nombre de consultation est de loin l’affection la plus dominante. La prédominance du paludisme pourrait s’expliquer par le fait des conditions climatiques favorables au maintien et au développement de l’anophèle femelle. Il est suivi par la pneumonie et les maladies non classées avec respectivement 22 ,91 % et 9,16 % des cas de consultation. Au-delà de ces affections, viennent les parasitoses intestinales, les rhinopharyngites, la dysenterie, les broncho-pneumonies, les plaies, les diarrhées non sanguinolentes et les ulcères de l’estomac.
2.1.4. Etat des lieux des formations sanitaires dans la commune urbaine de Niangoloko
La plupart des formations sanitaires, quoique construites avec des matériaux définitifs, présentent des locaux qui sont vétustes. Le cas le plus remarquable est celui de la maternité du CSPS de Folonzo. La planche n°1 ci-après présente une partie du mur et du toit de ladite maternité.
Planche n°1 : Vue de l’état de la maternité du CSPS de Folonzo
a b
Cliché: Sawadogo R.P., 2020
Les images ci-dessus montrent un mur fissuré de haut en bas (1b) et un toit où le plafonnage n’existe plus par endroit (1a). Ces fissures au-delà d’être des endroits de refuge des reptiles nuisibles à la santé humaine peuvent entrainer l’effondrement du bâtiment. En plus, de l’état des bâtiments, retenons que l’ensemble des formations sanitaires publiques ne sont pas clôturés exception fait des CSPS des secteurs n°3 et n°5. Cette situation expose les usagers et le personnel de santé à des risques de tout genre : divagation des animaux, nuisances sonores dues à la traversée des cours par les engins, insécurité. Il faut noter que certaines structures sanitaires notamment celles qui sont situées en milieu rural tels que les CSPS de Kimini, Nofesso, Boko et le cabinet Yahvé Shamma ne sont pas connectés au réseau électrique de la nationale d’électricité (SONABEL). Cette situation complique la prise en charge des patients surtout en période d’hivernage.
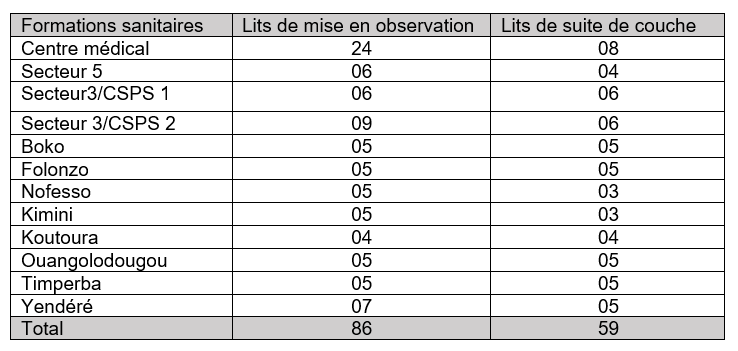
Les travaux de terrain permettent de constater une sous équipement de l’ensemble des centres de santé publics en matériaux médicotechniques. A titre illustratif, l’ensemble des formations sanitaires publiques de la commune ne disposent que de 145 lits (Tableau n°1) pour la mise en observation des patients et pour la suite des couches.
Tableau n°1: Répartition des lits dans les formations sanitaires publiques
Source : Enquêtes de terrain, 2020
En outre, la commune ne dispose que de deux ambulances pour les évacuations des patients. Cependant, celles-ci, sont régulièrement en panne compliquant ainsi la prise en charge de certaines urgences.
2.1.5 Disponibilité du personnel soignant
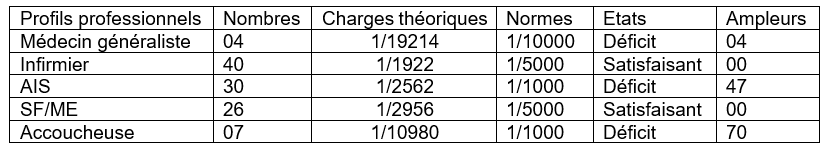
En 2020, la commune dénombrait 117 agents de santé toutes catégories confondues. L’ensemble de ce personnel est reparti dans les formations sanitaires publiques. La répartition de ces agents selon leurs profils professionnels se présente comme suit (tableau n°2). Ce personnel soignant est assisté par 104 agents de santé à base communautaire (ASBC) et gérants qui exercent dans dépôts pharmaceutiques. Le nombre de personnel soignant, reste malgré tout, insuffisant pour répondre aux besoins sanitaires de la population. Ainsi, la charge théorique de certains personnels de santé n’est pas conforme à la norme consignée par l’OMS.
Tableau n°2: Répartition du personnel médical dans la commune de Niangoloko
Source : INSD, 2022 et Enquêtes de terrain, 2020
Les données du tableau n° 2 montrent que la commune urbaine de Niangoloko dispose que de quatre médecins généralistes pour une population totale estimée à 76 855 habitants en 2019 (RGPH, 2019). Comparativement à la norme de l’OMS (1 médecin pour 10 000 habitants), la commune enregistre donc un déficit de quatre médecins. Quant aux Sages le femmes/Maïeuticiens (SF/ME) et aux accoucheuses, ils sont respectivement au nombre de 37. Suivant toujours la norme de l’OMS qui préconise respectivement 1 SF/ME pour 1000 habitants et 1 accoucheuse pour 1000 habitants, le déficit pour ces deux catégories est de 47 SF/ME et 70 accoucheuses.
A ce personnel, vient s’ajouter les 13 agents de santé permanents intervenant dans les structures privées. Parmi ceux-ci, il y a : un médecin généraliste,6 infirmiers, 4 AIS, une sage-femme et un attaché en chirurgie. Ce personnel constitue un apport import à l’offre de soins dans la commune, car ils permettent de pallier un tant soit peu à l’insuffisance du personnel dans la commune.
2.2. L’accessibilité aux soins dans la commune urbaine de Niangoloko
La présente étude s’intéresse à l’accessibilité géographique et économique des centres de santé. Cette précision s’impose du moment où l’accessibilité peut être analysée à travers la considération des obstacles à l’accès, qu’ils soient d’ordre physique (distance, temps de déplacement), économique (coût du voyage, coût des services) ou socioculturel.
2.2.1 Accessibilité géographique des structures sanitaires
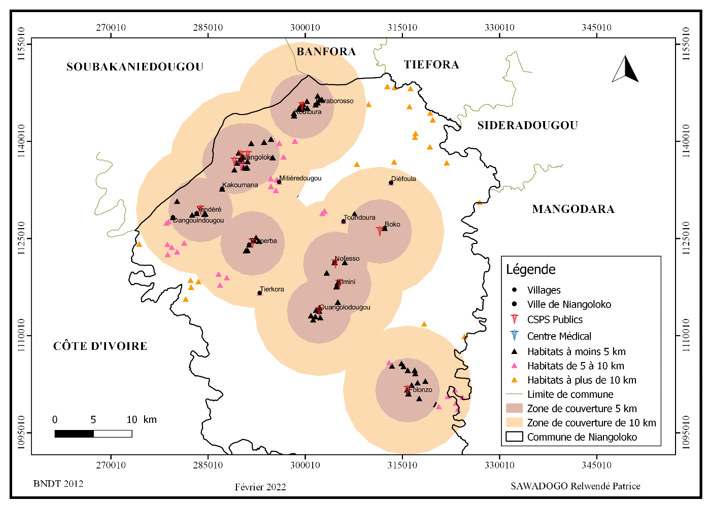
La couverture sanitaire de la commune comparée aux normes de l’OMS montre un léger déficit (carte n° 3). En effet, en 2018, le rayon moyen d’action théorique (RMAT) était de 5,61 km selon le plan communal de développement (2023, p. 48), alors que selon l’OMS, il y a une bonne couverture sanitaire lorsque la population parcoure moins de 5 km pour atteindre le centre de santé le plus proche.
Carte n°3 : couverture spatiale des Centres de santé de la commune de Niangoloko
Une analyse de la carte n°3 montre que les centres de santé sont plus concentrés à Niangoloko et dans les villages de Kimini, Ouangolodougou et Nofesso. La majorité de la population résidante dans ces zones parcourent moins de 5 km pour atteindre le centre de santé le plus proche. Cependant, l’essentiel de la population vivante dans les villages situés en dehors ces zones, sont à plus de 5 km d’un centre de santé. C’est le cas des villages de Diefoula, Tierkora, et Mitiérédougou où populations parcourent plus de 10 km pour se soigner.
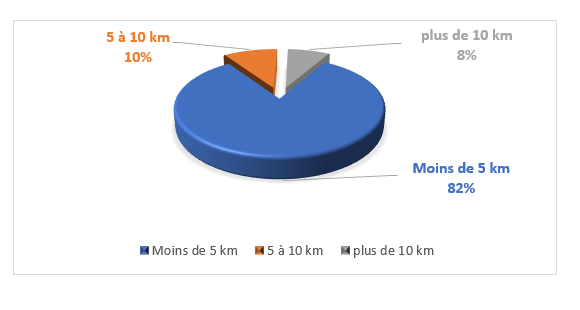
Le graphique n°2 montre que la majorité de population enquêtée parcoure moins de 5 km pour se soigner dans le centre de santé le plus proche. Celle-ci représente 82,22 % des personnes enquêtées. A la suite des personnes parcourant moins de 5 km, viennent celles qui résident ente 5 à 10 km d’un centre de santé. Ces personnes représentent 10 % des personnes enquêtées. Enfin, 8% des enquêtés résident au-delà de 10 km d’un centre de santé. Toutes les personnes résidant loin des centres de santé sont régulièrement confrontées aux aléas du réseau routier surtout en période d’hivernage.
Graphique n°2: Distances séparant les enquêtés aux centres
Source : Enquêtes de terrain, 2020
Par ailleurs, le travail de terrain révèle que la motocyclette est le moyen de transport (47,78%)le plus utilisé pour accéder aux centres de soins, suivi de la bicyclette (30,55%). Pour les ménages situés à proximité des centres de santé et dans les villages administratifs rattachés, on constate que la marche à pied est utilisée par 20,55% des enquêtés. L’équipement en moyen de transport comme la motocyclette ou la bicyclette permet de s’affranchir de la distance entre le lieu d’habitation et le centre de santé. Ainsi, nos résultats indiquent que 61,11% mettent moins de 30 minutes pour accéder à un centre de santé. Au-delà de l’aspect géographique, le facteur financier est aussi un élément important dans l’analyse de l’accessibilité des formations sanitaires.
2.2.2. Accessibilité financière aux soins sanitaires
Elle renvoie à la capacité du patient à pouvoir prendre en charge les frais de prestations des soins en fonction de sa capacité financière. Les frais de prestation des soins regroupent généralement les coûts de consultation et de l’achat des produits pharmaceutiques. Au-delà de ces coûts, il y a les dépenses liées aux transports pour se rendre dans les centres de santé. La prise en charge de l’ensemble de ces facteurs peut être hors de portée pour certaines personnes surtout celles qui n’ont pas de revenues stables. Ainsi, 58,89 % des personnes enquêtées trouvent que la faiblesse des revenus constitue un obstacle majeur aux recours des soins. La capacité financière est donc un facteur très déterminant dans le choix de littéraire thérapeutique des patients. C’est pourquoi certains patients s’adonnent à l’automédication et ne se rendent dans les centres de santé que lorsqu’elles n’ont pas d’autres alternatives.
Conclusion
L’analyse de l’offre soins montre que la commune dispose de dix-sept (17) formations sanitaires reparties entre le secteur public et celui du privé. Toutefois, celles-ci sont inégalement réparties entre la zone urbaine et celle qui est rurale. Le noyau urbain concentre à elle seule plus de la moitié des centres de soins toutes catégories confondues. L’ensemble des formations sanitaires publiques offre un paquet minimum d’activité constituée de soins curatifs, de soins préventifs et de soins promotionnels. Quant aux structures de soins privés, elles se contentent que sur les soins curatifs. Le manque de centre de santé de deuxième ou de troisième niveau dans la commune amène l’ensemble de la population à parcourir de très longue distance pour obtenir des soins spécialisés. La diversité des soins proposés ainsi que de leurs qualités fait que les centres de santé sont bien fréquentés par les résidents et surtout par les patients provenant des communes voisines et de la République de la Côte d’Ivoire. Cependant, pour des raisons d’ordre naturel, financier, et socioculturel, certaines formations sanitaires restent inaccessibles pour une frange de la population.
Références
AUDIBERT Martine et DE ROODENBEKE Eric, 2005, Utilisation des services de santé de premier niveau au Mali : Analyse de la situation et perspectives, Document de travail, Département du développement humain du Mali, Région Afrique, 106 p.
AZONHE Thierry Hervé, 2019, « Disparité spatiales des infrastructures de santé et accès aux soins dans la commune de Zogbodomey au Benin », Rev. Ivoir. Sci. Technol., 34 (2019), p. 311 - 327.
BAPOLISI ANSIMA Wyvine, 2016, Déterminants de l’utilisation des structures des soins et appréciation par rapport aux services offerts dans les centres de santé : étude comparative entre la zone rurale de Walungu et celle de Katana au Sud-Kivu, rapport de mémoire, Université catholique de Bukavu, République Démocratique de Congo, 29 p.
DIAZ OLVERA Lourde, PLAT Didier et POCHET Pascal, 2013, « Se déplacer pour se soigner. Pratiques et obstacles à Conakry et Douala », Cahiers de Géographie du Québec, Vol. 55, n°156, p. 555-573.
DOUMBOUYA Mohamed Lamine, 2008, « L’Accessibilité des services de santé en Afrique de l’Ouest : le cas de la Guinée », Laboratoire d’économie de la firme et des institutions, working paper n° 2008-2, p.1-16
MINISTERE DE L’ECONOMIE DES FINANCES ET DU DEVELOPPEMENT, 2019, Tableau de bord social, Rapport de l’institut national de la statistique et de la démographie ministère de l’économie des finances et du développement, Burkina Faso, p. 309
MINISTERE DE L’ECONOMIE DES FINANCES ET DU PLAN, 2022, Cinquième Recensement général de la population et de l’habitat du Burkina Faso, 2019, Institut national de la statistique et de la démographie, Burkina Faso, p.133
JEAN-LUC Richard, 2001, Accès et recours aux soins de santé dans la sous-préfecture de Ouessè (Benin), Thèse de doctorat Géographie, Université Neuchâtel, 1064 p.
KABORE Barbi, SOME Romaric, PARE Lassina, 2002, Pauvreté et santé au Burkina, Ministère de l’économie et du développement, Burkina Faso, p.85
MEDAH Rachel, 2008, « Analyse du système de santé dans la commune de Réo (province du
Sanguié, Burkina Faso) », études récit n°21, Ouagadougou, Laboratoire Citoyennetés, 37p
MEUNIER-NIKIEMA Aude, KARAMA Fatou, KASSIE Daouda et FOURNET Florence, 2015, « ville et dynamique de l’offre de soins : Bobo-Dioulasso (Burkina Faso) », article scientifique, Revue Francophone sur la Santé et les Territoires, Institut des Sciences des Sociétés, Ouagadougou, Burkina Faso, pp. 1-16.
MINISTERE DE LA SANTE, 2011, Plan national de développement sanitaire, 22 p
MINISTERE DE LA SANTE, 2011, Plan national de développement sanitaire 2011-2020, PNDS, Burkina Faso. p.50
MABULA MORY Mozart, 2016, Les déterminants de l’utilisation des services curatifs à l’hôpital général de référence de GOMBE-MATADI, province du kongo central, mémoire master, Université de Kinshasa, République Démocratique du Congo, 67p
ORGANISATION MONDIALE DE LA SANTE, 1978, les soins de santé primaire conférence internationale sur les soins de santé primaires Alma-Ata (URSS).
ORGANISATION MONDIALE DE LA SANTE ET LA BANQUE INTERNATIONALE POUR LA RECONSTRUCTION ET LE DEVELOPPEMENT/LA BANQUE MONDIALE, 2018, Systèmes de santé pour une couverture santé universelle, une vision commune pour la santé de tous, rapport de l’OMS, 111p.
PLAN COMMUNAL DE DEVELOPPEMENT DE LA COMMUNE DE NIANGOLOKO, horizon 2019-2023, rapport définitif, commune urbaine de Niangoloko, Burkina Faso,117p.
RIDDE Valery, 2005, politiques publiques de santé et équité en Afrique de l’ouest. Le cas de l’Initiative de Bamako au Burkina Faso, thèse de médecine, Université Laval Québec, 661p
SANNI Yaya et Samuel ILEKA-PRIOUZEAU, 2011, Accès et équité dans les systèmes de soins de santé en Afrique, faculté des sciences et la santé p.65-91
SCARTEZZINI Killian. 2018. La santé pour tous en zone rurale, développer et renforcer les centres de santé : guide pratique, Fedevaco, Lausanne, 182 p
SOME H. Rita B. 2019. Effets des reformes des politiques publiques de santé sur les structures de soins de base à Ouagadougou : le cas des CSPS de Bissighin et de Yagma, mémoire de master, département de géographie, Université de Ouagadougou,113 p.
YMBA Maïmouna, ANOH Kouassi Paul, 2015, « Expansion urbaine et dynamique de l’offre de soins moderne : source d’inégalité physique d’accès aux soins à Abidjan (Côte d’Ivoire) », Revue de Géographie Tropicale et d’Environnement, n° 1, p.102-107.
YMBA Maimouna, 2018, « Analyse de l’adéquation entre l’offre de soins primaires et besoins de soins à Abidjan, (Côte d’Ivoire) », Revue de Géographie de l’Université Ouaga I Pr Joseph KI-ZERBO(RGO), LERMIT,2006,1(005), pp.234-250
Downloads
Publié
31 Juillet 2023
Comment citer
Revue Espace, Territoires, Sociétés et Santé ,[En ligne], 2023,, mis en ligne le 31 Juillet 2023. Consulté le . URL: https://www.retssa-ci.com/index.php?page=detail&k=298
Licence
Copyright (c) 2023 SAWADOGO Relwendé Patrice, OUEDRAOGO Rawelguy Ulysse Emmanuel et NIKIEMA Dayangnéwendé Edwige